revascularizacion con laser
Terapia de revascularización con láser.
La terapia de revascularización con láser es una técnica innovadora que se utiliza para mejorar el flujo sanguíneo en pacientes con enfermedades vasculares, especialmente aquellos con isquemia crítica en las extremidades inferiores debido a enfermedad arterial periférica (EAP) o complicaciones diabéticas. Este procedimiento tiene como objetivo principal estimular la angiogénesis, es decir, la formación de nuevos vasos sanguíneos, para mejorar la circulación en las áreas afectadas, promoviendo la cicatrización y reduciendo el riesgo de amputación.
¿Qué es la terapia de revascularización con láser?
La terapia de revascularización con láser utiliza energía láser de baja intensidad para estimular la neovascularización o formación de nuevos vasos sanguíneos en tejidos isquémicos. A través de la aplicación de láseres especializados, se induce la regeneración del tejido y la creación de colaterales que pueden mejorar el flujo sanguíneo en áreas donde las arterias principales están obstruidas o deterioradas.
Mecanismo de acción.
El láser de baja intensidad actúa sobre los tejidos isquémicos de las siguientes maneras:
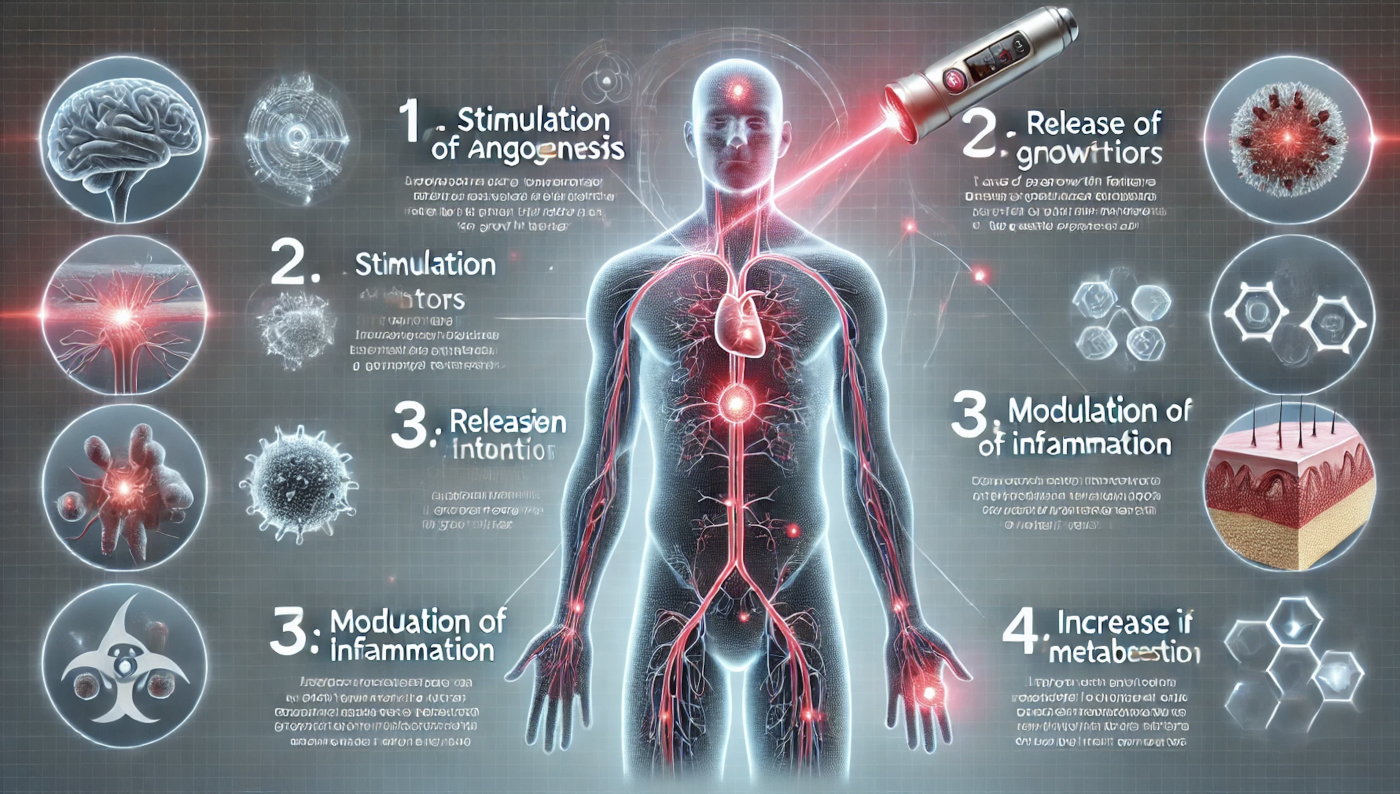
1. Estimulación de la angiogénesis: El láser estimula a las células endoteliales (que recubren los vasos sanguíneos) para que proliferen y migren, lo que facilita la formación de nuevos vasos colaterales alrededor de las arterias bloqueadas o dañadas.
2. Liberación de factores de crecimiento: La energía láser provoca la liberación de factores de crecimiento, como el **factor de crecimiento vascular endotelial (VEGF)**, que es esencial para la angiogénesis y la reparación tisular.
3. Modulación de la inflamación: El láser también tiene efectos antiinflamatorios, lo que reduce la inflamación en los tejidos circundantes y mejora el entorno para la cicatrización.
4. Aumento del metabolismo celular: Al mejorar la oxigenación de los tejidos, la energía láser incrementa la producción de ATP (adenosina trifosfato), lo que acelera la reparación celular y favorece la regeneración tisular.
Indicaciones de la terapia de revascularización con láser.
Esta terapia es particularmente útil en los siguientes contextos:
1. Isquemia crítica de las extremidades: Pacientes con enfermedad arterial periférica avanzada, donde el flujo sanguíneo está gravemente comprometido, y que no son candidatos para cirugía de bypass o angioplastia.
2. Úlceras diabéticas: La mala circulación en los pies de los pacientes diabéticos dificulta la cicatrización de las úlceras, lo que puede llevar a infecciones y gangrena. La terapia con láser ayuda a mejorar la perfusión en los tejidos afectados.
3. Pacientes no aptos para cirugía: Aquellos pacientes con alto riesgo quirúrgico, debido a comorbilidades como enfermedades cardíacas, pueden beneficiarse de una opción menos invasiva como la terapia láser.
4. Prevención de amputaciones: Cuando otras estrategias fallan, la revascularización con láser puede ser una opción viable para salvar extremidades, reduciendo la necesidad de amputaciones mayores.
Procedimiento de la terapia de revascularización con láser.
El procedimiento de revascularización con láser generalmente sigue estos pasos:
1. Evaluación previa: Antes de realizar el procedimiento, se realiza una evaluación completa del estado circulatorio del paciente mediante estudios de imagen como la **angiografía** o el **índice tobillo-brazo (ITB)** para determinar el grado de obstrucción arterial.
2. Selección del equipo láser: Se utilizan dispositivos de láser de baja intensidad, diseñados específicamente para terapia de revascularización. Estos láseres emiten luz en longitudes de onda específicas que penetran profundamente en los tejidos y provocan las reacciones biológicas deseadas.
3. Aplicación del láser: El láser se aplica sobre la piel en el área afectada, concentrando la energía en las zonas isquémicas. El procedimiento es indoloro y no invasivo, ya que no requiere incisiones ni la inserción de dispositivos en el cuerpo. La duración del tratamiento puede variar, pero generalmente dura entre 30 minutos y una hora.
4. Sesiones repetidas: Para obtener resultados óptimos, suelen ser necesarias varias sesiones, espaciadas a lo largo de varias semanas, dependiendo de la respuesta del paciente.
Beneficios de la terapia de revascularización con láser.
La terapia de revascularización con láser presenta varios beneficios importantes:
1. Procedimiento mínimamente invasivo: No requiere incisiones, lo que reduce los riesgos de infecciones y otras complicaciones quirúrgicas.
2. Promoción de la cicatrización: Al mejorar la perfusión sanguínea en las extremidades, el láser favorece la cicatrización de las úlceras crónicas, reduciendo la necesidad de amputaciones.
3. Recuperación rápida: Al ser un procedimiento ambulatorio y mínimamente invasivo, los pacientes pueden retomar sus actividades cotidianas de forma casi inmediata, con poco o ningún tiempo de recuperación.
4. Control del dolor: El láser también ayuda a reducir el dolor causado por la isquemia, mejorando la calidad de vida del paciente.
5. Aplicable en pacientes de alto riesgo: Es una opción terapéutica viable para pacientes que no pueden someterse a procedimientos quirúrgicos más invasivos debido a otras condiciones médicas.
Consideraciones y limitaciones.
Aunque la terapia de revascularización con láser es una opción prometedora, tiene algunas consideraciones:
1. Resultados variables: No todos los pacientes responden de la misma manera al tratamiento, y el éxito puede depender del grado de isquemia, la extensión de la enfermedad y el estado general del paciente.
2. Complemento a otros tratamientos: En muchos casos, la terapia con láser se utiliza como complemento de otras terapias (por ejemplo, control médico de la diabetes, terapia farmacológica o cambios en el estilo de vida) para obtener los mejores resultados.
3. No reemplaza la cirugía en todos los casos: Para algunos pacientes con arterias completamente obstruidas o con enfermedad avanzada, la cirugía de bypass o la angioplastia puede seguir siendo necesaria.
La terapia de revascularización con láser.
La terapia de revascularización con láser es una opción eficaz y no invasiva para mejorar el flujo sanguíneo en pacientes con isquemia crítica de las extremidades, particularmente en aquellos con complicaciones diabéticas o que no son candidatos para procedimientos quirúrgicos más invasivos. Al estimular la formación de nuevos vasos sanguíneos y mejorar la cicatrización, este tratamiento puede reducir significativamente el riesgo de amputación, mejorar la calidad de vida y ofrecer una alternativa viable a la cirugía tradicional en pacientes seleccionados.
La terapia de revascularización con láser mediante fotobiomodulación es una técnica avanzada no invasiva que utiliza la luz láser de baja intensidad para estimular procesos biológicos en los tejidos, con el objetivo de mejorar el flujo sanguíneo, promover la cicatrización y prevenir complicaciones vasculares graves como la isquemia crítica o la amputación. Este enfoque terapéutico se basa en la capacidad del láser para desencadenar respuestas celulares y fisiológicas que favorecen la angiogénesis (formación de nuevos vasos sanguíneos) y la regeneración tisular, especialmente en pacientes con enfermedades vasculares periféricas o complicaciones diabéticas.
¿Qué es la fotobiomodulación?
La fotobiomodulación (PBM) es un proceso mediante el cual la luz laser, generalmente en longitudes de onda del espectro rojo o infrarrojo cercano, interactúa con los tejidos biológicos, modulando la actividad celular sin generar calor significativo. El mecanismo fundamental es la absorción de fotones por los cromóforos celulares, como la citocromo c oxidasa en las mitocondrias, lo que aumenta la producción de ATP (energía celular) y promueve la homeostasis y la regeneración de los tejidos.
Mecanismo de acción de la fotobiomodulación en la revascularización.
En el contexto de la revascularización y la enfermedad arterial periférica, la fotobiomodulación actúa de las siguientes formas:
1. Estimulación de la angiogénesis: La exposición a la luz láser promueve la proliferación de células endoteliales, que son esenciales para la formación de nuevos vasos sanguíneos. Además, estimula la producción de **factor de crecimiento endotelial vascular (VEGF)**, que juega un papel clave en el desarrollo de colaterales vasculares para mejorar el flujo sanguíneo en áreas afectadas por isquemia.
2. Mejora del metabolismo celular: El láser incrementa la producción de ATP en las mitocondrias, lo que mejora la actividad celular, favoreciendo la reparación de los tejidos dañados por la isquemia y acelerando los procesos de cicatrización.
3. Modulación de la inflamación: La PBM reduce la inflamación local al disminuir los niveles de citoquinas proinflamatorias y aumentar los mediadores antiinflamatorios. Esto es particularmente útil en áreas con úlceras crónicas, donde la inflamación perpetuada impide la cicatrización.
4. Aumento del flujo sanguíneo: La fotobiomodulación provoca la dilatación de los vasos sanguíneos y mejora la microcirculación, lo que incrementa el suministro de oxígeno y nutrientes a los tejidos isquémicos. Esto es fundamental para revertir el daño causado por la isquemia y favorecer la cicatrización de úlceras diabéticas.
5. Reducción del estrés oxidativo: La PBM disminuye la producción de especies reactivas de oxígeno (ROS) en los tejidos dañados, reduciendo el estrés oxidativo que contribuye a la disfunción celular en condiciones de isquemia crónica.
Indicaciones para la terapia de revascularización con láser y fotobiomodulación.
La terapia de revascularización con fotobiomodulación es especialmente beneficiosa para:
1. Pacientes con enfermedad arterial periférica (EAP): Aquellos que presentan isquemia crítica de las extremidades inferiores, con flujo sanguíneo significativamente comprometido, pueden beneficiarse de la PBM como un tratamiento que estimula la formación de colaterales vasculares.
2. Úlceras diabéticas: La mala circulación en los pacientes diabéticos puede llevar a la formación de úlceras que no cicatrizan adecuadamente. La fotobiomodulación mejora la perfusión y acelera la cicatrización en estas heridas crónicas.
3. Pacientes no candidatos a cirugía: Para aquellos con un riesgo quirúrgico elevado (debido a comorbilidades como enfermedades cardíacas o renales), la fotobiomodulación es una alternativa no invasiva que puede mejorar la circulación sin los riesgos asociados a cirugías como el bypass arterial.
4. Prevención de amputaciones: En casos en los que la gangrena o las úlceras están progresando hacia una posible amputación, la PBM puede ser una opción para salvar las extremidades al mejorar el flujo sanguíneo y reducir la inflamación y la necrosis.
Procedimiento de la terapia de revascularización con fotobiomodulación.
El procedimiento de fotobiomodulación para la revascularización sigue varios pasos:
1. Evaluación inicial: Se realiza una evaluación vascular completa mediante pruebas de imagen como la angiografía o el índice tobillo-brazo (ITB) para determinar el grado de obstrucción arterial y la viabilidad de los tejidos isquémicos.
2. Selección del láser y parámetros adecuados: Se utiliza un dispositivo de láser de baja intensidad (generalmente en el rango de 600 a 1000 nm, en las longitudes de onda roja o infrarroja) que se ajusta para penetrar profundamente en los tejidos afectados. Los parámetros del láser, como la densidad de potencia, el tiempo de exposición y la frecuencia de las sesiones, se personalizan para cada paciente en función de la gravedad de la enfermedad.
3. Aplicación del láser: El láser se aplica directamente sobre la piel en la zona afectada, a menudo en puntos clave donde se ha identificado una disminución del flujo sanguíneo. El tratamiento es indoloro y no requiere anestesia. Cada sesión suele durar entre 20 y 40 minutos, y se realizan varias sesiones a lo largo de un periodo de semanas o meses, dependiendo de la respuesta del paciente.
4. Monitoreo de la evolución: A lo largo del tratamiento, se monitorea el estado del flujo sanguíneo, la cicatrización de las úlceras y la respuesta general del paciente mediante exámenes físicos y estudios vasculares adicionales.
Beneficios de la revascularización con láser y fotobiomodulación.
1. Mejora del flujo sanguíneo: Al estimular la angiogénesis y mejorar la microcirculación, la fotobiomodulación aumenta la perfusión en áreas isquémicas, lo que promueve la cicatrización y disminuye el riesgo de gangrena o amputación.
2. Procedimiento no invasivo: La terapia con fotobiomodulación no requiere incisiones, anestesia ni hospitalización, lo que reduce los riesgos de complicaciones quirúrgicas, infecciones o tiempos prolongados de recuperación.
3. Reducción del dolor: La PBM no solo mejora la circulación, sino que también tiene efectos analgésicos, reduciendo el dolor asociado con la isquemia y las úlceras crónicas.
4. Aplicable a una amplia gama de pacientes: Dado que es un tratamiento seguro y no invasivo, la PBM es adecuada para pacientes que no pueden someterse a intervenciones más agresivas como la cirugía de bypass o la angioplastia.
5. Mejoría de la calidad de vida: Al reducir el riesgo de complicaciones graves, como la amputación, y mejorar la cicatrización de las heridas, los pacientes experimentan una mejora significativa en su calidad de vida, especialmente aquellos con úlceras diabéticas y enfermedad arterial periférica avanzada.
Limitaciones y consideraciones.
Aunque la fotobiomodulación es una herramienta prometedora, tiene algunas limitaciones:
1. Resultados variables: La respuesta al tratamiento puede variar según el grado de la isquemia, la extensión de la enfermedad y otros factores como el control de la diabetes.
2. No reemplaza todas las intervenciones quirúrgicas: Aunque es efectiva en muchos casos, en pacientes con obstrucciones arteriales graves, la cirugía de bypass o la angioplastia pueden seguir siendo necesarias para restaurar completamente el flujo sanguíneo.
3. Tratamiento complementario: Es importante entender que la fotobiomodulación es un complemento a otros tratamientos médicos y cambios en el estilo de vida, como el control riguroso de la glucosa en pacientes diabéticos, el manejo de la hipertensión y la eliminación del tabaquismo.
La terapia de revascularización con láser mediante fotobiomodulación es una técnica no invasiva y efectiva para mejorar el flujo sanguíneo, acelerar la cicatrización de úlceras y reducir el riesgo de amputaciones en pacientes con enfermedad arterial periférica y complicaciones diabéticas. Al utilizar la energía láser de baja intensidad para estimular procesos biológicos clave, esta terapia puede ofrecer una solución segura y eficaz para mejorar la calidad de vida en pacientes con riesgo de isquemia crítica, ofreciendo una alternativa valiosa a los procedimientos quirúrgicos más invasivos.
Protocolo de Tratamiento: Terapia de Revascularización con Láser mediante Fotobiomodulación.
Objetivo.
El protocolo tiene como objetivo mejorar el flujo sanguíneo, estimular la angiogénesis, reducir la inflamación y promover la cicatrización en pacientes con enfermedad arterial periférica (EAP), isquemia crítica, úlcera diabética y otras afecciones vasculares, utilizando terapia de revascularización con láser mediante fotobiomodulación (PBM).
Indicaciones:
– Enfermedad Arterial Periférica (EAP) en estadios avanzados.
– Isquemia crítica de las extremidades inferiores.
– Úlceras diabéticas que no cicatrizan adecuadamente.
– Pacientes con riesgo elevado de amputación.
– Pacientes no candidatos a cirugías invasivas como bypass arterial o angioplastia.
Contraindicaciones:
– Presencia de infecciones sistémicas no controladas.
– Pacientes con tumores malignos en la zona de tratamiento.
– Hipersensibilidad a la luz.
– Pacientes que presenten trastornos hemorrágicos o estén bajo anticoagulación intensa.
Equipo necesario:
– Láser de intensidad ( preferiblemente infrarrojo cercano entre 940-980 nm).
– Dispositivos portátiles de aplicación de láser, con controles de densidad de potencia y tiempo de exposición.
– Monofilamento de Semmes-Weinstein para evaluar sensibilidad en pacientes con neuropatía.
– Exámenes de flujo vascular, como índice tobillo-brazo (ITB), doppler vascular o angiografía, para monitorear progresión.
Parámetros de Tratamiento:
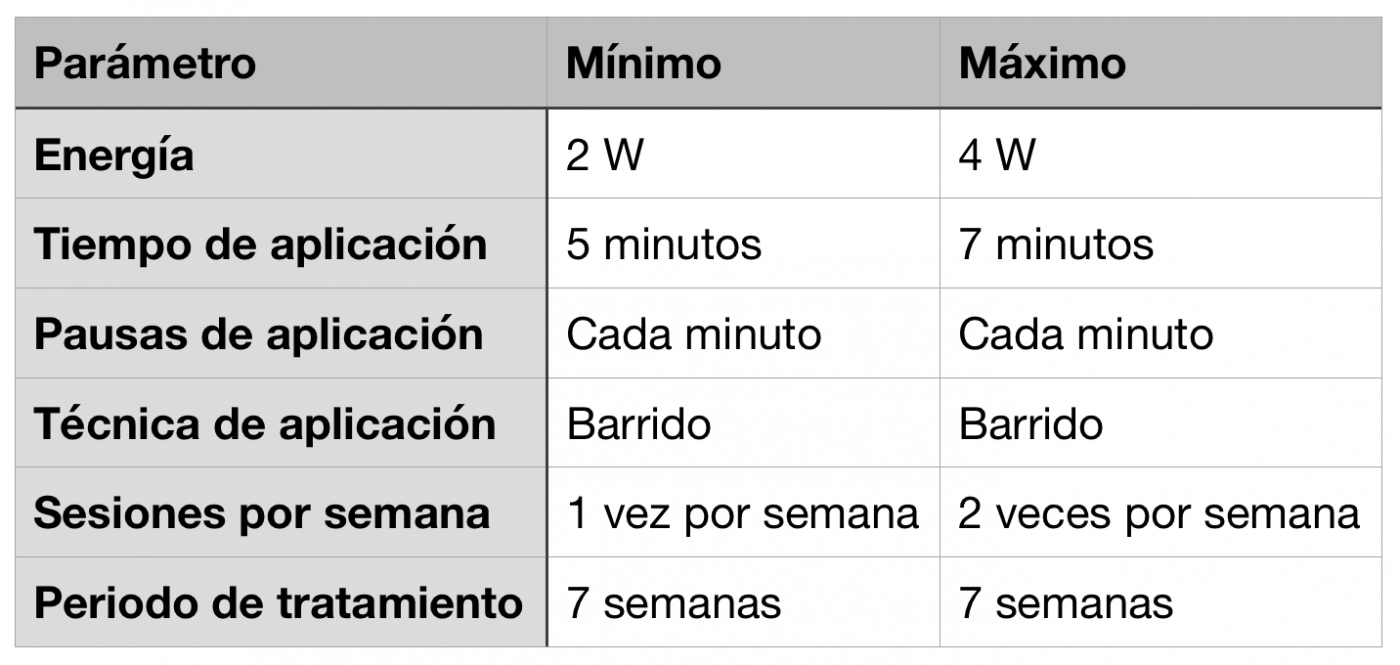
1. Longitud de onda: Se recomienda utilizar láseres en el rango de 600-1000 nm, siendo el más común el infrarrojo cercano (800-980 nm) debido a su capacidad de penetrar profundamente en los tejidos y estimular la angiogénesis.
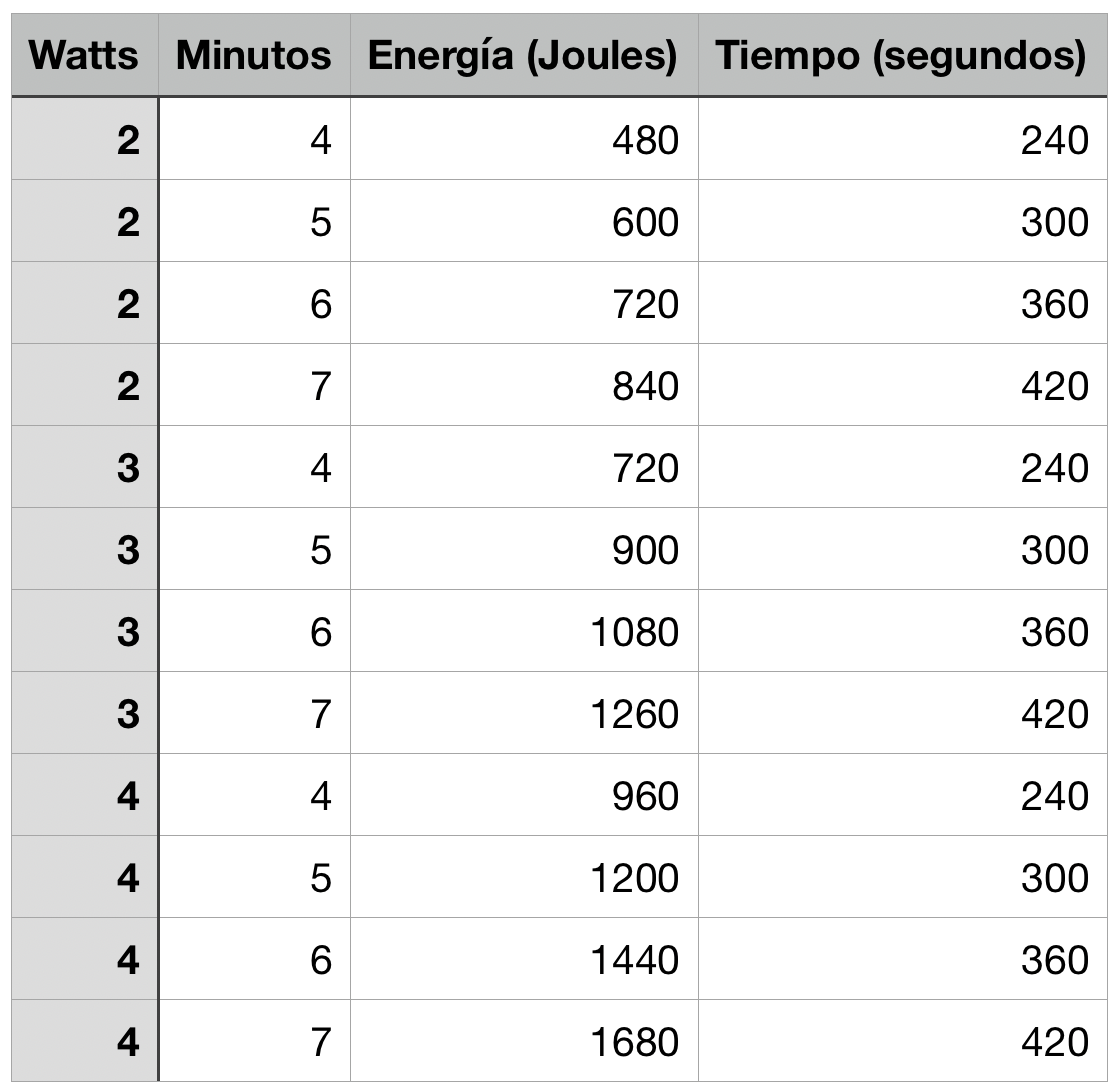
2. Densidad de potencia (irradiancia): Entre 2-4 W/cm². Es crucial mantener esta densidad para asegurar que el láser sea efectivo sin generar un sobrecalentamiento o efectos adversos.
3. Dosis de energía: Entre 480-1680 J/cm² por sesión, ajustada de acuerdo con la condición del paciente y el área a tratar.
4. Duración de la sesión: Cada sesión debe durar entre 4 y 7 minutos, dependiendo del tamaño de la zona tratada y el grado de isquemia.
5. Frecuencia de tratamiento: Inicialmente, se recomienda aplicar la terapia mínimo 1 a máximo 2 veces por semana durante las primeras 7 semanas, según la respuesta clínica.
Protocolo de Tratamiento.
Fase I: Evaluación inicial.
1. Historia clínica detallada: Evaluar la historia clínica del paciente con un enfoque en la diabetes, hipertensión, enfermedad cardiovascular, tabaquismo y otros factores de riesgo.
2. Evaluación vascular: Realizar un índice tobillo-brazo (ITB), doppler vascular y, si es necesario, angiografía para evaluar la perfusión arterial en las extremidades inferiores. Clasificar el grado de isquemia (clasificación de Fontaine o Rutherford).
3. Evaluación de úlceras o necrosis: Documentar el tamaño, la profundidad y el estado de las úlceras (presencia de tejido necrótico, infección, etc.) para establecer un punto de referencia y medir el progreso.
4. Prueba de sensibilidad: Realizar la evaluación de neuropatía periférica mediante el monofilamento de Semmes-Weinstein.
5. Consentimiento informado: Explicar al paciente los riesgos, beneficios y objetivos del tratamiento, obteniendo el consentimiento informado.
Fase II: Sesiones de Fotobiomodulación.
Paso 1: Preparación del paciente.
– Colocar al paciente en una posición cómoda, asegurándose de que la extremidad afectada esté expuesta.
– Limpiar el área de tratamiento con solución antiséptica si hay úlceras abiertas o zonas de necrosis superficial.
– Asegurarse de que el área esté libre de apósitos opacos o cualquier material que impida la penetración del láser.
Paso 2: Aplicación del láser.
– Localización del láser: Aplicar el láser sobre la zona afectada y en las áreas circundantes con una cobertura uniforme. En casos de isquemia severa, también tratar puntos proximales al área isquémica para mejorar la perfusión colateral.
– Técnica de barrido: Realizar la aplicación mediante un movimiento continuo y suave (barrido) sobre la zona tratada, asegurando que se cubra todo el tejido afectado. Esto previene la acumulación de calor en un solo punto.
– Tiempo y dosis: Utilizar los parámetros establecidos por sesión, asegurando pausas de 1 minuto.
Paso 3: Evaluación post-tratamiento.
– Monitorear cualquier reacción adversa inmediata, como enrojecimiento excesivo o molestias en el área tratada (aunque estos efectos son raros).
– Indicar al paciente que no exponga el área tratada a fuentes de calor intensas o luz solar directa durante las 24 horas posteriores a cada sesión.
Fase III: Seguimiento.
1. Monitoreo semanal: Evaluar la progresión del flujo sanguíneo y el estado de las úlceras o necrosis cada semana mediante inspección física, pruebas de doppler o ITB.
2. Evaluación de cicatrización: Observar cambios en el tamaño y la profundidad de las úlceras y la mejora en la perfusión periférica. Documentar el progreso de la cicatrización.
3. Ajuste del tratamiento: Ajustar la dosis de energía o la frecuencia de las sesiones si se observa una respuesta subóptima después de las primeras 4 semanas.
4. Evaluaciones periódicas: Repetir estudios vasculares (ITB, doppler) a las 6 y 12 semanas para medir los efectos a largo plazo sobre el flujo sanguíneo.
Fase IV: Finalización y evaluación de resultados.
1. Evaluación final: Tras 7 semanas de tratamiento, realizar una evaluación completa del estado vascular del paciente, del tamaño de las úlceras (si aplica) y de la funcionalidad general de la extremidad afectada.
2. Resultados esperados: Se espera ver una mejora significativa en la perfusión, reducción de las úlceras, mejora en la sensibilidad y reducción del dolor isquémico.
3. Decisiones terapéuticas futuras: Si el paciente presenta una mejoría notable, puede reducirse la frecuencia de las sesiones de mantenimiento (una vez cada 2 semanas). En casos sin mejoría, reconsiderar el tratamiento quirúrgico o angioplastia como alternativa.
Resultados esperados.
1. Reducción de úlceras: Mejora significativa en la cicatrización de úlceras crónicas.
2. Aumento del flujo sanguíneo: Mejora en los resultados de pruebas de flujo sanguíneo como ITB o doppler vascular.
3. Reducción del dolor: Disminución del dolor isquémico, especialmente durante el reposo o la actividad física.
4. Prevención de amputaciones: Reducción del riesgo de amputación mayor en pacientes con isquemia crítica.
Este protocolo de terapia de revascularización con láser mediante fotobiomodulación ofrece una alternativa no invasiva para mejorar el flujo sanguíneo y promover la cicatrización en pacientes con isquemia crítica y complicaciones diabéticas, ayudando a prevenir amputaciones y mejorar la calidad de vida.
¿ Se puede aplicar terapia de revascularización con láser mediante fotobiomodulación despues en una EVLT ?
Sí, es posible aplicar terapia de revascularización con láser mediante fotobiomodulación (PBM) después de un procedimiento de Tratamiento Endovenoso con Láser (EVLT), y puede ser beneficioso en ciertos casos. La EVLT es un procedimiento mínimamente invasivo utilizado para tratar venas varicosas y la insuficiencia venosa, donde un láser de alta energía se utiliza para cerrar o colapsar las venas afectadas. Sin embargo, la aplicación de fotobiomodulación después de EVLT puede ayudar en el proceso de recuperación y mejorar los resultados postoperatorios.
Beneficios de la fotobiomodulación después de una EVLT.
La fotobiomodulación puede complementar el tratamiento con EVLT en varias formas, mejorando el proceso de curación y acelerando la recuperación:
1. Reducción de la inflamación: Después del tratamiento con EVLT, es común que haya inflamación y edema en las áreas tratadas debido a la respuesta del cuerpo al daño térmico inducido en la vena. La PBM tiene propiedades antiinflamatorias que pueden ayudar a disminuir el edema, acelerar la resolución de la inflamación y mejorar el confort del paciente.
2. Mejora de la cicatrización: Aunque la EVLT es un procedimiento mínimamente invasivo, aún puede haber zonas de daño tisular en el área tratada. La fotobiomodulación puede acelerar la regeneración de los tejidos y mejorar el proceso de cicatrización, ayudando a restaurar el tejido afectado.
3. Alivio del dolor: La EVLT puede causar dolor postoperatorio o molestias en las primeras semanas después del procedimiento, especialmente cuando se produce la fibrosis en la vena tratada. La PBM es conocida por su capacidad de reducir el dolor, lo que puede ser un beneficio adicional para los pacientes en su proceso de recuperación.
4. Aceleración de la recuperación: La PBM puede mejorar el flujo sanguíneo en los tejidos circundantes y reducir los tiempos de recuperación después del tratamiento con láser endovenoso, ayudando a los pacientes a regresar más rápidamente a sus actividades normales.
5. Prevención de complicaciones: En algunos casos, después de EVLT, pueden presentarse complicaciones como hiperpigmentación, hematomas o flevitis. La PBM, al mejorar la microcirculación y la cicatrización, podría ayudar a minimizar estos efectos secundarios y mejorar el aspecto estético de la piel post-EVLT.
Protocolo de fotobiomodulación después de EVLT.
1. Tiempo de aplicación.
La PBM puede aplicarse en los días inmediatamente posteriores a la EVLT para facilitar la recuperación, siempre que el equipo médico lo considere seguro y adecuado. Generalmente, se recomienda esperar entre 24 y 48 horas después del procedimiento de EVLT antes de iniciar la terapia con fotobiomodulación para evitar interferencias con el proceso inicial de fibrosis de la vena tratada.
2. Parámetros del láser.
– Longitud de onda: Se recomienda utilizar un láser en el rango de 940 a 980 nm (preferiblemente en el espectro infrarrojo) para garantizar una penetración adecuada en los tejidos.
– Dosis de energía: Aplicar entre 2 y 6 J/cm² por área tratada, dependiendo de la inflamación, dolor y respuesta del paciente.
– Densidad de potencia: Entre 5-50 mW/cm², ajustada según la tolerancia y el tamaño de la zona.
– Duración de la sesión: Cada sesión puede durar entre 10 y 20 minutos, dependiendo de las áreas tratadas.
3. Frecuencia del tratamiento.
– Frecuencia inicial: 1-2 veces por semana durante las primeras dos semanas post-EVLT.
– Mantenimiento: Si se observa una respuesta favorable, se puede reducir a 1 vez por semana durante 2-4 semanas adicionales, o según la evolución del paciente.
4. Evaluación del progreso.
– Seguimiento clínico: Evaluar la reducción del dolor, inflamación y otros síntomas a través de revisiones periódicas durante las primeras semanas de recuperación.
– Monitoreo estético: Observar la resolución de efectos secundarios estéticos, como hematomas o hiperpigmentación, que puedan mejorar con la PBM.
Consideraciones adicionales.
– Compatibilidad de tratamientos: La PBM no interfiere con el mecanismo de acción de la EVLT, ya que el láser de baja intensidad utilizado en la fotobiomodulación no afecta el colapso o fibrosis de la vena tratada. Es un complemento terapéutico para mejorar la recuperación de los tejidos circundantes y reducir las molestias postoperatorias.
– Personalización del tratamiento: La terapia con fotobiomodulación debe personalizarse según las necesidades del paciente, la extensión de las áreas tratadas y la presencia de posibles complicaciones post-EVLT, como dolor o inflamación persistente.
La terapia de revascularización con láser mediante fotobiomodulación puede ser una excelente opción complementaria después de un procedimiento de EVLT, ayudando a reducir el dolor, la inflamación y acelerar la cicatrización de los tejidos. Al ser un tratamiento no invasivo, seguro y eficaz, la PBM puede mejorar significativamente la experiencia postoperatoria y los resultados clínicos en pacientes que se someten a tratamientos de insuficiencia venosa.
¿Cómo se combinan EVLT y fotobiomodulación?
La combinación de EVLT (Endovenous Laser Therapy) y fotobiomodulación (PBM) puede ser una estrategia complementaria para tratar la insuficiencia venosa crónica y mejorar la recuperación después de la ablación endovenosa con láser. EVLT es un tratamiento mínimamente invasivo que se utiliza para cerrar o colapsar venas varicosas, mientras que la fotobiomodulación utiliza láseres de baja intensidad para estimular la reparación de tejidos, reducir la inflamación y mejorar el flujo sanguíneo en áreas afectadas.
¿Cómo se combinan estas dos terapias?
1. EVLT: Procedimiento inicial de ablación de venas varicosas.
– EVLT utiliza un láser de alta energía que se introduce en la vena afectada, calentando y dañando el revestimiento interno de la vena. Esto provoca que la vena se cierre y, eventualmente, sea reabsorbida por el cuerpo.
– Se realiza para tratar venas varicosas, mejorar la circulación y aliviar síntomas como dolor, hinchazón y sensación de pesadez en las piernas.
2. Fotobiomodulación (PBM): Terapia de apoyo post-EVLT.
– Después del procedimiento de EVLT, se pueden aplicar sesiones de fotobiomodulación para **acelerar la recuperación** y minimizar los efectos secundarios postoperatorios.
– PBM utiliza luz de baja intensidad en longitudes de onda del espectro rojo o infrarrojo cercano (980 nm) para reducir la inflamación, mejorar el flujo sanguíneo y favorecer la cicatrización de los tejidos circundantes.
– La fotobiomodulación también ayuda a disminuir el dolor y la inflamación postoperatoria, que son comunes tras el tratamiento con EVLT.
Beneficios de combinar EVLT y Fotobiomodulación.
1. Reducción de la inflamación y el edema: Después de EVLT, puede haber hinchazón o inflamación en la zona tratada debido al daño térmico de la vena. La PBM reduce significativamente la inflamación, ayudando a una recuperación más rápida.
2. Mejora de la cicatrización: La fotobiomodulación mejora el proceso de reparación de los tejidos dañados tras el procedimiento láser, acelerando la recuperación de la piel y los tejidos subyacentes.
3. Alivio del dolor: Uno de los beneficios clave de la PBM es su capacidad para reducir el dolor después de EVLT, gracias a sus efectos antiinflamatorios y analgésicos.
4. Minimización de complicaciones: Aunque EVLT es un procedimiento seguro, algunos pacientes pueden experimentar complicaciones como hiperpigmentación o hematomas. La PBM puede ayudar a minimizar estas complicaciones al mejorar la microcirculación y acelerar la resolución de los hematomas.
Protocolo de combinación de EVLT y Fotobiomodulación.
1. Realización de EVLT:
– EVLT se realiza para tratar venas varicosas. El paciente se somete a una ablación de las venas afectadas mediante láser de alta potencia, bajo anestesia local.
– El procedimiento es mínimamente invasivo y dura entre 30 y 60 minutos, dependiendo del número de venas tratadas.
2. Aplicación de Fotobiomodulación Post-EVLT:
– Tiempo de inicio: La PBM puede iniciarse entre 24 y 48 horas después del procedimiento de EVLT para permitir que la vena tratada comience el proceso de fibrosis.
– Frecuencia: Se recomienda aplicar la PBM entre 1 y 2 veces por semana durante las primeras dos semanas post-EVLT, dependiendo de la respuesta del paciente.
– Duración de la sesión: Las sesiones de PBM suelen durar entre 5 y 10 minutos, dependiendo del área a tratar y la severidad de los síntomas postoperatorios.
– Parámetros: Se utilizan longitudes de onda en el rango de 2W a 4W, con una dosis de energía de entre 2 y 6 J/cm².
3. Evaluación y seguimiento:
– Los resultados se monitorean semanalmente, observando la reducción de la inflamación, dolor y mejoría estética en el área tratada.
– En caso de complicaciones leves (hematomas o hiperpigmentación), se puede ajustar la dosis y frecuencia de la PBM.
Consideraciones finales.
– EVLT y fotobiomodulación no son tratamientos que interfieran entre sí. EVLT se enfoca en tratar el problema subyacente de las venas varicosas, mientras que la PBM actúa como una terapia complementaria que mejora la recuperación, alivia el dolor y reduce los efectos secundarios.
– La PBM es una excelente opción para los pacientes que desean una recuperación más rápida, menos dolorosa y con menor riesgo de complicaciones tras un EVLT.
Combinar ambas terapias puede mejorar significativamente el resultado clínico y la calidad de vida del paciente en el postoperatorio.
La revascularización con láser y la fotobiomodulación son técnicas avanzadas que ofrecen beneficios significativos en el tratamiento de enfermedades vasculares, especialmente en pacientes con isquemia crítica y úlceras crónicas. La fotobiomodulación actúa estimulando la angiogénesis, mejorando el metabolismo celular, reduciendo la inflamación y el estrés oxidativo, lo que favorece la cicatrización de los tejidos y mejora el flujo sanguíneo en áreas afectadas. Su aplicación post-procedimientos, como el Tratamiento Endovenoso con Láser (EVLT), resulta eficaz para mejorar los resultados clínicos, acelerando la recuperación y reduciendo la inflamación.
El EVLT es un método mínimamente invasivo que utiliza un láser de alta energía para cerrar venas varicosas, eliminando el reflujo venoso. Al combinar el EVLT con la fotobiomodulación, se promueve la rápida recuperación postoperatoria, disminuyendo el dolor y las complicaciones, como la inflamación y los hematomas.
En conjunto, estos tratamientos ofrecen un enfoque integral para mejorar la circulación, reducir los síntomas de enfermedades vasculares y promover la cicatrización en pacientes con insuficiencia venosa y úlceras crónicas, contribuyendo a mejorar la calidad de vida del paciente.